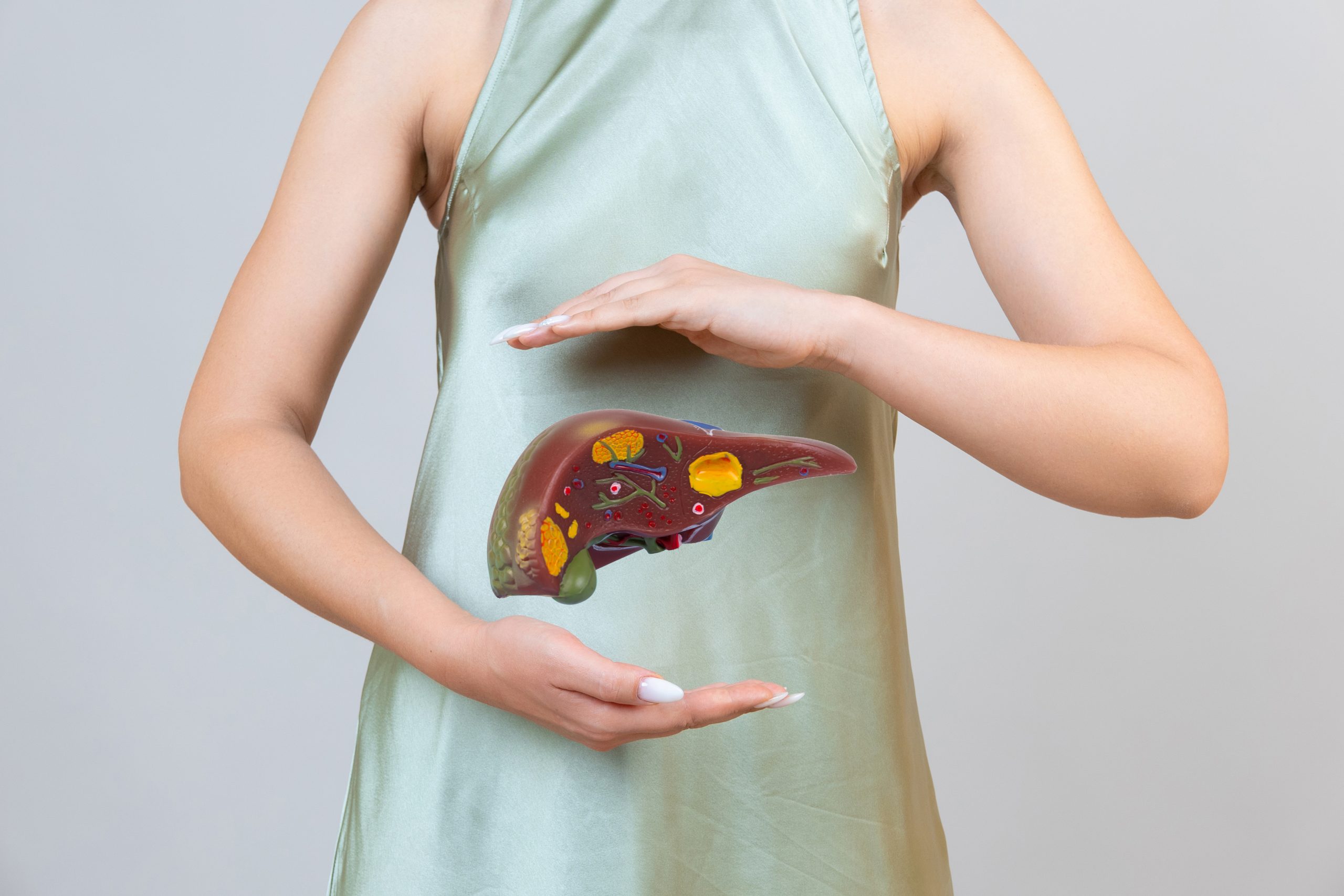
A hepatite autoimune é uma doença crônica do fígado na qual o sistema imunológico do corpo ataca as células do fígado, resultando em inflamação e danos.
Essa condição causa diversos sintomas que afetam negativamente a qualidade de vida e pode progredir para estágios mais graves, como cirrose e insuficiência hepática, se não for tratada adequadamente.
Neste texto, abordaremos informações sobre a hepatite autoimune, incluindo sua definição, sintomas, causas, métodos de diagnóstico e opções de tratamento.
O que é hepatite autoimune?
Essa doença é caracterizada por uma inflamação crônica e progressiva do fígado, semelhante a outros tipos de hepatite. No entanto, nesse caso, o sistema imunológico do próprio paciente ataca as células hepáticas, considerando-as como agentes estranhos ao organismo.
Diferentemente das hepatites virais, a hepatite autoimune não é contagiosa e pode ocorrer em pessoas de qualquer sexo ou idade, embora haja uma maior prevalência em mulheres jovens.
Em agosto de 2022, houve um caso amplamente divulgado da jogadora de futsal Pietra Medeiros, que foi uma vítima fatal da doença aos 20 anos de idade, destacando a importância de conscientização e tratamento adequado dessa condição.
Existem três tipos de hepatite autoimune, que envolvem diferentes autoanticorpos:
- Tipo 1: é o mais comum, representando 80% dos casos diagnosticados. Nesse tipo, ocorre o ataque às células musculares lisas do fígado (anti-ML). Também é conhecida como hepatite lúpica devido à semelhança dos sintomas do lúpus;
- Tipo 2: é mais raro e grave. Nesse caso, ocorre a presença de anticorpos antimicrossomo hepático/anti-rim (anti-LKM-1) tipo 1 ou anticorpos anticitosol hepático (anti-LC-1);
- Tipo 3: ocorre a presença de anticorpos contra antígenos hepáticos solúveis (anti-SLA) e anticorpos antipâncreas hepáticos (anti-LP), chamados de anticorpos anti-SLA/LP. As diferenças entre tipo 1 e tipo 3 tendem a ser menos pronunciadas do que entre as dos tipos 1 e 2.
Caso não seja diagnosticada nas fases iniciais, essa doença pode acarretar diversas complicações graves, tais como cirrose e insuficiência hepática, carcinoma hepatocelular (um tipo de câncer de fígado), varizes esofágicas, ascite (acúmulo de líquidos na cavidade abdominal), encefalopatia hepática, maior suscetibilidade a infecções diversas e osteoporose.
Portanto, se houver suspeita de hepatite autoimune, é importante procurar um médico especializado para o diagnóstico e tratamento adequados.
Hepatite autoimune: causas
A causa exata da hepatite autoimune é desconhecida, mas acredita-se que fatores genéticos e ambientais possam desempenhar um papel importante no seu desenvolvimento.
As possíveis causas e fatores de risco da hepatite autoimune são:
- Fatores genéticos: a doença parece ter uma predisposição genética, o que significa que algumas pessoas podem ser mais suscetíveis a desenvolver a doença devido às suas características genéticas;
- Disfunção hormonal: é mais comum em mulheres do que em homens, o que sugere que os hormônios sexuais podem desempenhar um papel na doença;
- Uso de certos medicamentos: alguns medicamentos podem funcionar como “gatilhos” para o aparecimento da hepatite autoimune em pessoas que já são predispostas;
- Fatores ambientais: a exposição a toxinas ambientais e agentes químicos também pode aumentar o risco de desenvolver a doença;
- Outras doenças autoimunes: pessoas com outras doenças autoimunes, como lúpus ou tireoidite de Hashimoto, podem ter um risco maior de desenvolver hepatite autoimune;
- Fatores demográficos: é mais comum em pessoas com ascendência europeia e afro-caribenha.
É importante lembrar que nem todas as pessoas com fatores de risco desenvolvem a doença, e a hepatite autoimune também pode ocorrer em pessoas sem nenhum fator de risco conhecido.

Hepatite autoimune: diagnóstico
O diagnóstico da hepatite autoimune é desafiador e envolve vários critérios como história clínica, alteração das enzimas hepáticas (ALT, AST), elevação da imunoglobulina G, a presença de autoanticorpos (que o sistema imunológico produz contra as células do fígado), a presença de achados sugestivos dessa hepatite na biopsia hepática, como a presença de hepatite de interface e a resposta ao tratamento para controle da doença.
Exames de sangue são utilizados para verificar a presença de autoanticorpos e os principais deles são:
- Anticorpos antinucleares (ANA): são produzidos pelo sistema imunológico em resposta a antígenos presentes no núcleo das células do fígado;
- Anticorpos contra o fígado e rim (anti-LKM): são produzidos pelo sistema imunológico em resposta a antígenos presentes nas células do fígado e dos rins;
- Anticorpos antimúsculo liso (anti-actina): são produzidos pelo sistema imunológico em resposta a antígenos presentes nas células do músculo liso do fígado;
- Anticorpos antiantígeno solúvel hepático (anti-SLA/LP): são produzidos pelo sistema imunológico em resposta a um antígeno solúvel presente no fígado;
- Imunoglobulinas (IgG): são proteínas produzidas pelo sistema imunológico que ajudam a combater infecções. Na hepatite autoimune, a quantidade de IgG pode estar elevada.
É importante ressaltar que o diagnóstico da hepatite autoimune deve ser feito por um médico especialista em doenças hepáticas e que o tratamento deve ser iniciado o mais cedo possível para prevenir complicações graves.
Tratamentos para hepatite autoimune
No tratamento da hepatite autoimune podem ser utilizados a combinação de medicamentos como os corticosteroides e os imunossupressores (azatioprina) para controlar os sintomas. Essa combinação é utilizada por longos períodos, sempre com a meta de utilizar a menor quantidade de corticoide possível.
Existem outras medicações que podem ser utilizadas para o controle da hepatite autoimune diante da intolerância à azatioprina combinada ao corticoide ou mesmo por perda de resposta.
A terapia com imunobiológicos é uma opção de tratamento para casos refratários e sua utilização na prática clínica não é comum. Esses medicamentos são administrados por infusão intravenosa.
Os imunobiológicos possíveis de ser utilizados para tratar a hepatite autoimune são o rituximabe e o infliximabe:
- O rituximabe é um anticorpo monoclonal que destrói as células B do sistema imunológico, que estão envolvidas na produção de anticorpos contra as células do fígado;
- O infliximabe é um anticorpo que bloqueia a ação de uma substância inflamatória chamada fator de necrose tumoral alfa (TNF-alfa), que também está envolvida na inflamação do fígado.
É importante lembrar que o uso de imunobiológicos pode estar associado a riscos e efeitos colaterais, como infecções e reações alérgicas, e só deve ser feito sob a supervisão de um médico especialista em doenças hepáticas. A sua utilização no Brasil ainda é off-label, ou seja, não prevista em bula.
Outra abordagem, em casos mais graves, quando o paciente evoluiu para cirrose, é o transplante hepático.
Hepatite autoimune tem cura?
Assim como outras doenças autoimunes, a hepatite autoimune não tem cura.
Mas é importante que os pacientes dessa doença recebam acompanhamento médico regular, mantendo boa adesão ao tratamento medicamentoso e um estilo de vida saudável, evitando o uso de outras substâncias maléficas ao fígado como o álcool, para reduzir o risco de complicações.
Com tratamento adequado, muitas pessoas conseguem controlar os sintomas e manter uma boa qualidade de vida.
Portanto, mantenha a regularidade em suas consultas e tratamento, cuidando da alimentação, protegendo sua imunidade e evitando o uso de bebidas alcoólicas.
Esses cuidados são fundamentais, porque quando há uma resposta incompleta ao tratamento, pode haver recidivas mais fortes e levar o paciente ao desenvolvimento das complicações mais rapidamente.
Faça o diagnóstico precoce e tratamento no COE
A hepatite autoimune é uma doença grave, pois pode levar a complicações drásticas. É importante buscar atendimento médico o mais breve possível se houver suspeita da doença, pois o diagnóstico precoce e o tratamento adequado são fundamentais para melhores resultados.
O COE (Centro de Oncologia e Doenças Autoimunes) é especializado no diagnóstico e tratamento de doenças crônicas e autoimunes e pode ajudar muito os pacientes que sofrem com essa condição.
Cada caso é observado de forma diferente e o tratamento deve ser individualizado de acordo com a gravidade e extensão da doença, sintomas e muitos outros fatores.
Com equipe especializada, multidisciplinar e atendimento humanizado, os pacientes são direcionados para o melhor tratamento.
Além de um diagnóstico preciso, o COE também oferece o melhor suporte durante o tratamento de cada paciente, oferecendo um ambiente seguro e confortável para a infusão de imunobiológicos, caso essa seja a melhor opção de tratamento.
COE Oncologia e Doenças Autoimunes
Fale conosco pelo telefone/WhatsApp (12) 3923-2499
Locais de atendimento
São José dos Campos
Rua Euclides da Cunha, 263 – Vila Ema | SP
Jacareí
R. Prof. Job Aíres Dias, 76 – Centro, Jacareí | SP
Taubaté
Rua Mal. Artur da Costa e Silva, 559 – Hospital ValeParaibano- 2° andar – Centro Taubaté | SP